
Os
mecanismos das doenças raramente são
simples. Mesmo a descoberta do mycobacterium
não foi a solução final
para a tuberculose, que somente acomete alguns
indivíduos e porque é mais prevalente
entre a população de baixa renda
e no Terceiro Mundo.
Com relação a enxaqueca, Graham
comparou sua fisiopatologia com a fábula
dos velhos sábios e cegos aos quais se
permitia que tocasse somente uma parte de um
elefante. Na enxaqueca cada especialista de
determinada área tenta enfatizar um determinado
mecanismo.
A enxaqueca se caracteriza por ser uma doença
neurovascular, ao contrário da crença
popular acerca de sua origem (doença
do fígado, problemas emocionais/psicológicos,
entre outros). Ainda que não conheçamos
perfeitamente todos os seus detalhes fisiopatológicos,
podemos afirmar que já adquirimos razoável
conhecimento a esse respeito. A seguir, detalharemos
alguns dos estudos.
Teoria
vascular
Graham
e Wolff, em 1938, divulgaram a idéia
de que a aura, a qual geralmente precede a crise
migranosa, seria causada por um fenômeno
de vasoconstrição e que uma vasodilatação
subseqüente causaria dor.
Depressão
alastrante
Olesen
e cols. Observaram que a aura migranosa é
associada a uma redução do fluxo
sangüíneo cerebral que se propaga
a uma velocidade de 2 mm/min a 3 mm/min, iniciando-se,
geralmente, no pólo posterior do cérebro,
por vezes envolvendo todo o hemisfério
cerebral, não respeitando os territórios
vasculares. Essa última constatação
tornava pouco provável a teoria da vasoconstrição.
Esse fenômeno foi batizado de spreading
hypoperfusion e tem características semelhantes
à “depressão alastrante”
descrita pelo brasileiro Leão, em 1944,
o qual detectou ocorrência de depressão
da atividade elétrica que propagava pelo
córtex em todas as direções
ao estimular eletrofisiologicamente córtex
de coelhos. A velocidade de propagação
desses eventos se assemelhava àquela
descrita por Lashley, em 1941, ao descrever
sua própria aura visual. Além
dessas evidências, Moskowitz e cols.,
em 1993, demonstraram que a passagem da depressão
alastrante provocava a expressão de c-fos,
um marcador não-específico da
ativação neuronal no núcleo
do trigêmeo. Esses experimentos sugerem
a participação da depressão
alastrante na fenomenologia da crise migranosa.
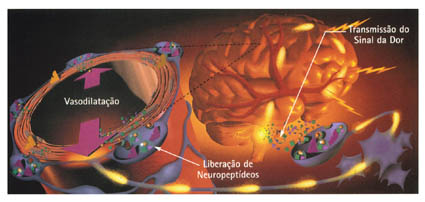
Sistema
trigeminovascular e inflamação
neurogênica
Tem-se
que, durante as crises de enxaqueca, ocorre
uma dilatação dos vasos sangüíneos
intra e extracranianos. A fonte da dor deve
ser o próprio vaso, porém os mecanismos
pelos quais ela é produzida não
estão bem claros; presumivelmente, uma
estimulação antidrômica
em fibras trigeminais que inervam os vasos intracranianos
extracerebrais desencadearia nestes uma inflamatória
estéril (inflamação neurogênica),
ocorrendo liberação de substâncias
vasoativas- substância P(SP), peptídeo
vasoativo intestinal (VIP), neuropeptídeo
Y (NY) e peptídeo relacionado com o gene
da calcitonina (CGRP) que acarretaria aumento
da permeabilidade vascular e extravasamento
plasmático para a adventícia do
vaso (figura 1).

Figura 1. Fisiopatologia da
Enxaqueca
Serotonina
Sicuteri,1961,
descreveu que durante a crise migranosa ocorre
diminuição de serotonina plasmática
e seu catabólito, o ácido 5-hidróxi-indolacético,
5- HIAA, encontra-se aumentado na urina. Também
nessa época já se conhecia que:
a)serotonina I.V. era capaz de abortar a crise
migranosa;
b) essa substância apresentava ação
constritiva em leito carotídeo, agindo
sobre receptor atípico (não bloqueado
por ciproeptadina ou mianserina);
c) os antimigranosos metisergida e ergotamina
também possuem ação específica
constritiva em território carotídeo.
Com
esses fatos em mente, Humphey e cols. Conseguiram
descobrir um receptor serotoninérgico
semelhante em veia safena canina. Posteriormente
desenvolveram um agonista específico
para esse receptor, o sumatriptano (1988), droga
que se mostrou muito eficaz representando significativo
avanço no tratamento da crise migranosa.
Óxido
Nítrico
Alguns
autores afirmam que o óxido nítrico
(NO) é o melhor candidato a ser o responsável
pelos fenômenos dolorosos presentes em
um ataque de enxaqueca , já que se trata
de uma pequena molécula que atravessa
as membranas facilmente, não necessita
de um receptor específico e que sabidamente
é capaz de produzir vasodilatação
e de estimular os aferentes perivasculares,
produzindo fenômenos nociceptivos.
Olesen e cols., em 1995, postulam que há
evidências sólidas para a participação
do óxido nítrico na fisiopatologia
da enxaqueca.
Modulação
Central
Goadsby
e cols., a década de 80, em experimentos
com animais, apresentaram vária s evidências
de que a estimulação do locus
ceruleus, no tronco encefálico, reduzia
o fluxo sangüíneo cerebral, principalmente
no córtex occiptal. Weiller e cols.,
em 1995 , utilizaram a tomografia por emissão
pósitrons para avaliar o fluxo sangüíneo
cerebral regional durante a crise de enxaqueca
sem aura em nove pacientes. Registraram a ativação
da substância cinzenta periaquedutal na
região do núcleo dorsal da rafe
e na região da ponte, próximo
ao locus ceruleus, durante a crise de enxaqueca
(FIGURA 2). O sumatriptano a dor e os sintomas
associados, reverteu o aumento do fluxo sangüíneo
cortical, porém não alterou o
do tronco encefálico. Talvez a manutenção
dessa ativação esteja implicada
na recorrência da cefaléia, que
pôr vezes ocorre quando do uso de triptanos.

Figura 2. PET durante crise
enxaquecosa evidenciando ativação
do tronco cerebral ( Weiller e cols., 1995).
Bases
genéticas da enxaqueca
Desde
os primórdios do estudo da enxaqueca
foi percebido seu componente hereditário.
Living, em 1873, observou a freqüente ocorrência
de enxaqueca em parentes de migranosos, além
da sua maior prevalência no sexo feminino.
Atualmente algumas descobertas determinadas
pelo avanço científico no campo
da genética têm aumentado nosso
conhecimento nesse aspecto:
-
Em
1994 foi encontrado o primeiro locus de uma
doença migranosa, a migrânea
hemiplégica familiar, no cromossomo
19. Dois anos depois, quatro mutações
diferentes na subunidade a1 de um canal de
cálcio voltagem-dependente tipo P?Q,
específico de cérebro, mapeadas
no gene CACNL 1 A4 do cromossomo 19p 13, forma
identificadas em quatro famílias com
migrânea hemiplégica familiar.
Das famílias portadoras dessa condição
estudada, 55% tiveram o locus identificado
no cromossomo 19, 15% no cromossomo 1 e 30%
não foram determinados. Mutações
nesse mesmo gene são a causa da ataxia
episódica tipo 2 e da ataxia espinocerebelar
tipo 6. A associação da enxaqueca
com o canal de cálcio levanta a hipótese
de esta ser uma doença dos canais iônicos;
- A síndrome
MELAS (mitochondrial encephalomyopathy, lactie
acidosis and stroke-like episodes) é
causada por um ponto de mutação
no gene mitocondrial que está relacionado
ao RNA t no nucleotídeo 3243. Nessa condição,
todas as crianças de mãe afetada
têm a doença e os episódios
de cefaléia do tipo enxaqueca são
freqüentes, principalmente no início
de seu curso mórbido;
-
Uma doença cerebrovascular familiar
rara denominada CADASIL (cerebral autosomal
dominant arteriophaty with subcortical infarcts
and leucoencephalopaty )foi descrita e teve
o gene localizado no cromossomo 19p12. Pacientes
com essa doença têm maior chance
de ter enxaqueca com aura que a população
em geral.
Breve resumo da fisiopatologia da enxaqueca
Fenômenos corticais determinam a ativação
trigeminal, com liberação de substâncias
vasoativas das terminações perivasculares
e extensão da resposta inflamatória
pelas fibras do próprio trigêmeo.
Condução trigeminal dos estímulos
nociceptivos para centro cerebrais superiores,
onde ocorre o reconhecimento da dor.
Diagnóstico
A SIC ( Sociedade Internacional de Cefaléia), em seu item 1, estabelece a seguinte classificação para enxaqueca:
G43. Migrânea *
1.1 [G43.0] Migrânea sem aura
1.2 [G43.1] Migrânea com aura
1.2.1 [G43.10] Aura típica com cefaléia migranosa
1.2.2 [G43.10] Aura típica com cefaléia não migranosa
1.2.3 [G43.104] Aura típica sem cefaléia
1.2.4 [G43.105] Migrânea hemiplégica familiar (MHF)
1.2.5 [G43.105] Migrânea hemiplégica esporádica
1.2.6 [G43.103] Migrânea do tipo basilar
1.3 [G43.82] Síndromes periódicos da infância comumente precursores de migrânea
1.3.1 [G43.82] Vômitos cíclicos
1.3.2 [G43.820] Migrânea abdominal
1.3.3 [G43.821] Vertigem paroxística benigna da infância
1.4 [G43.81] Migrânea retiniana
1.5 [G43.3] Complicações da migrânea
1.5.1 [G43.3] Migrânea crônica
1.5.2 [G43.2] Estado de mal migranoso
1.5.3 [G43.3] Aura persistente sem infarto
1.5.4 [G43.3] Infarto migranoso
1.5.5 [G43.3] +[G40.x ou G41.x]
1.Convulsões deflagradas por migrânea
1.6 [G43.83] Provável migrânea
1.6.1 [G43.83] Provável migrânea sem aura
1.6.2 [G43.83] Provável migrânea com aura
1.6.3 [G43.83] Provável migrânea crônica
1.7.
Dísturbio migranoso que não preenche
os critérios acima
Os critérios para migrânea sem
aura são os seguintes:
a) pelo menos cinco crises preenchendo critérios
de B-D;
b) crises de cefaléia durando de 4 a
72 horas;
c) a cefaléia tem no mínimo, duas
das seguintes características:
1.
localização unilateral;
2. qualidade pulsátil;
3. intensidade moderada ou forte;
4. agravamento por subir dregaus ou atividade
física de rotina.
d) durante a cefaléia, há, no
mínimo, um dos seguintes sintomas:
1.
náuseas e/ou vômitos;
2. fotofobia e fonofobia.
e)
a história e o exame físico não
sugerem causas secundárias ou estas são
afastadas pela investigação apropriada.
Defini-se
aura com um ou mais sintomas neurológicos
inequivocamente localizáveis no córtex
ou tronco cerebral que usualmente de desenvolvem
de modo gradual, em 5 a 20 minutos, e habitualmente
duram menos de uma hora. A aura pode preceder,
acompanhar ou suceder a migrânea. Quando
durar mais de 60 minutos, é denominada
aura prolongada, quando dura menos de 5 minutos,
aura de instalação aguda. Os sintomas
da aura mais comum são corticais, pela
ordem: visuais (escotomas, moscas volantes),
sentidos (parestesias), motores(paresias) e
disfasia. Se os sintomas forem sugestivos de
acometimento do tronco cerebral, a migrânea
com aura é dita migrânea basilar(
vertigens, disartria, doplopia).
As complicações da migrânea
são duas: a) estado migranoso: crise
em que a fase de dor de cabeça dura mais
que 72 horas a despeito do tratamento, podendo
ocorrer intervalos sem cefaléia de menos
que 4 horas (sono não incluído);
b) infarto migranoso: aplica-se esse termo quando
um ou mais sintomas da aura migranosa não
regridem dentro de sete dias ou haja uma confirmação
de infarto isquêmico por neuroimagem.
Henry e cols., em estudo nacional na França,
encontraram a seguinte distribuição
de freqüência de crises: menos de
1/mês: 17%; 1/ mês: 32%; 2 a 4/mês:
40%; mais de 1/semana: 10%.Encontraram também
a seguinte distribuição de duração
de crises: 2 a 4 horas:25%; 6 a 12 horas: 12%;
4 a 6 horas: 19%; cerca de 1 dia: 24%; de 2
a 3 dias: 15%. Quanto à intensidade da
dor, intensa ou muito intensa: 58% a 85% dos
pacientes. As mulheres de maneira consistente
relataram seus ataques como mais intensos que
os homens; também elas costumam ter maior
freqüência de crises.
Peculiaridades
do diagnóstico na infância
A
partir de 1994 alguns pesquisadores apontaram
limitações na aplicação
dos critérios em crianças e propuseram
modificações. A maioria das críticas
refere-se à baixa sensibilidade dos critérios
da SIC para a migrânea na infância,
apesar da unanimidade quanto à alta especificidade
destes.
Outra crítica refere-se à duração
dos ataques migrânea. Os critérios
da SIC propõem uma duração
de 4 a 72 horas, mas, para muitos autores, os
ataques de migrânea na infância
apresentam freqüentemente uma menor duração.
Peculiaridades
no quadro clínico nos idosos
Na
faixa dos 70 anos, a enxaqueca ocorre em 5%
das mulheres e 2% dos homens. No entanto, apenas
2% desses casos se iniciam após os 65
anos de idade, o que deve ser sempre lembrado
ao se fazer um diagnóstico inicial de
enxaqueca em idosos. Fisher, em 1986, relatou
que a migrânea com aura pode se transformar
em ataques periódicos de déficit
neurológico no idoso, sem dor associada(
aura de migrânea sem cefaléia)
e investigação radiológica
normal, permanecendo esse, porém, como
diagnóstico de exclusão.
É importante ressaltar que, apesar da
melhor metodologia estatística e da uniformização
do critérios diagnósticos, a migrânea
continua uma condição subdiagnosticada.
Lipton e cols. relataram que cerca de 34% dos
migranosos nunca consultaram um médico
pela dor de cabeça. Isso se mostra, obviamente,
mais dramático em um país como
o nosso, no qual considerável parcela
da população não tem acesso
a qualquer assistência em saúde.
Fonte:
Livro:
“Cefaléias Primárias: Aspectos
Clínicos e Terapêuticos”.Fernando
Ortiz;Edgard Raffaelli Jr e col. (2ª Edição). São Paulo:
Editora Zeppelini, 2002.

|